21.04.2026
 28 КВІТНЯ – ВСЕСВІТНІЙ ДЕНЬ ОХОРОНИ ПРАЦІ
28 КВІТНЯ – ВСЕСВІТНІЙ ДЕНЬ ОХОРОНИ ПРАЦІ
Міжнародна організація праці визначила тему Дня охорони праці в 2026 році: «Сприятливе психосоціальне робоче середовище: шлях до процвітання працівників та сильної організації».
Психосоціальне робоче середовище — це організація праці, управління та соціальний клімат в колективах, які в сукупності впливають на ментальне здоров’я, безпеку праці та продуктивність працівників.
Психосоціальне робоче середовище визначається тим, як робота розроблена, організована та керована, а також організаційними практиками, які формують повсякденні умови праці. Основні фактори, які сприяють нормальному психосоціальному середовищу на робочому місці:
- Правильна організація роботи, тобто справедливо розподілене навантаження між працівниками (чіткість обов’язків та автономність), прозорі процеси, ефективна організація робочого часу, правильність чергування робочого часу та часу відпочинку.
- Соціальні фактори: підтримка керівництва (коли керівник проявляє емпатію, а не тиск), взаємовідносини в колективі (повага та підтримка між працівниками), справедливе відношення до працівника та до результатів його праці.
- Психологічна безпека, яка передбачає можливість відкритого діалогу з керівництвом та співробітниками про наявну проблему чи емоційну втому без осуду.
На п’ятому році повномасштабного вторгнення росії психічний стан працівників, крім звичайних робочих факторів, зазнає впливу від страху за близьких, невизначеності майбутнього, хронічних порушень сну від повітряних тривог, неможливості планування робочих процесів у зв’язку з тривалими чи незапланованими вимкненням електроенергії.
Значний вплив на психосоціальне середовище на робочому місці створює емоційний стан працівників, з яким вони приступають до виконання професійних обов’язків. Управління психосоціальними ризиками запобігає професійному вигоранню та стресу. Нормальний психологічний клімат в колективі також є шляхом для налагодження стабільної роботи і впливає на кінцевий результат. Необхідно враховувати, що людина в часи емоційних проблем стає менш уважною при виконанні посадових обов’язків, а це в свою чергу, може привести до зменшення продуктивності та неякісно виконаних поставлених завдань, та навіть до травматизму.
Сприятливе психосоціальне робоче середовище — це не тільки гарантування якісно виконаної роботи, але і турбота про ментальне здоров’я працівників.
Щорічно 28 квітня в Україні відзначають День охорони праці (Указ Президента України №685/2006, виданий 18.08.2006), який збігається із Всесвітнім днем охорони праці.
День охорони праці передбачає низку заходів, спрямованих на привернення уваги та підвищення рівня обізнаності суспільства з питань охорони праці, зокрема – проведення онлайн-конкурсу «Мистецтво безпеки праці», інформаційних кампаній, масових заходів, круглих столів тощо.
Важливість охорони праці полягає не тільки в безпосередній гарантії безпеки робітників на робочому місці, а й у різноманітних заходах профілактики професійних захворювань, забезпеченні відповідного режиму відпочинку, наданні необхідного спецодягу та засобів гігієни.
Всі ці фактори зрештою дозволяють людям відчувати надійність підприємства та турботу керівництва, що в свою чергу стимулює до ефективної роботи та зменшує плинність кадрів.
Значну частину нашого життя ми віддаємо роботі, тому дотримання умов безпеки на робочому місці — завжди актуальна тема, яка стосується кожного.
Під час роботи ми не повинні втрачати свою працездатність та шкодити здоров’ю, але, на жаль, навіть у XXI столітті нещасні випадки на виробництві та професійні захворювання призводять до вражаючої кількості загиблих і постраждалих.
У Всесвітній день охорони праці не зайвим буде проаналізувати власні умови праці, це стосується навіть працівників офісів, де, здавалося б, немає ніякої небезпеки для здоров’я та життя.
Перше, на що слід звернути увагу — це освітлення робочого місця. Воно має бути достатнім для того, щоб надмірно не напружувати зір.
Також важливими факторами є температура й рівень вологості повітря, рівень шуму та стан вентиляції приміщення.
Необхідно слідкувати за тим, щоб всі електроприлади були в належному стані, а також забезпечити дотримання працівниками правил протипожежної безпеки.
Зараз вже ніхто не буде сперечатися з тим, що найвищою цінністю є життя людей та їхнє здоров’я. Безпека робітників має бути важливішою, ніж рівень прибутків, імідж підприємства чи вартість його продукції. Таким чином, грамотний підхід до охорони праці сприятиме підвищенню продуктивності виробництва.
Помічник лікаря-епідеміолога
Богородчанського відділення
Івано-Франківського районного відділу
ДУ “Івано-Франківський ОЦКПХ МОЗ”
Юрій Вацеба
20.04.2026
 ВСЕСВІТНІЙ ТИЖДЕНЬ ІМУНІЗАЦІЇ – 2026
ВСЕСВІТНІЙ ТИЖДЕНЬ ІМУНІЗАЦІЇ – 2026
Щорічно в останній тиждень квітня відзначається Всесвітній тиждень імунізації, започаткований Всесвітньою організацією охорони здоров’я (ВООЗ). Україна з 2005 року є частиною цієї важливої глобальної ініціативи і відзначає Український тиждень імунізації.
МЕТА Всесвітнього тижня імунізації – привернути увагу суспільства до важливості імунізації як першочергового профілактичного заходу, спрямованого на захист від інфекційних захворювань.
ЩЕПЛЕННЯ ПРОЙШЛИ ШЛЯХ тривалістю в понад два сторіччя: від перших спроб побороти натуральну віспу і до інноваційних мРНК-вакцин. За цей час вони врятували більше людей, ніж будь-який інший медичний винахід за всю історію існування людства.
За оцінками ВООЗ, завдяки вакцинам щорічно вдається уникнути понад 2-3 мільйонів смертей від таких хвороб, як кір, дифтерія, правець, кашлюк і поліомієліт; за останні 50 років вакцини врятували 154 мільйони життів.
ВАКЦИНАЦІЯ — це не лише невід’ємна складова здорового способу життя, а й НАДІЙНИЙ ЩИТ від небезпечних інфекційних хвороб. Наші діти, дорослі та цілі громади повинні бути захищені від хвороб, яким можна запобігти за допомогою вакцин. Аби перервати ланцюжок передачі інфекцій і запобігти спалахам небезпечних хвороб, кількість імунізованого населення має складати щонайменше 95%. І Україна впевнено рухається в цьому напрямку.
До прикладу, з 2022 до 2025 року охоплення щепленнями від поліомієліту серед дітей до 14 років зросло на 32%. За ці ж три роки кількість дорослих, що вакцинувалися від дифтерії та правця збільшилася на понад 51%.
Нагадуємо, що з 1 січня 2026 року набув чинності ОНОВЛЕНИЙ КАЛЕНДАР ПРОФІЛАКТИЧНИХ ЩЕПЛЕНЬ, який дає ще більше інструментів для захисту здоров’я нації, а саме:
захист від одинадцяти небезпечних інфекцій замість десяти — до Календаря включили імунізацію від ВПЛ (вірусу папіломи людини) для дівчат 12-13 років;
- менше ін’єкцій та візитів до лікаря завдяки переходу на комбіновані вакцини;
- БЦЖ на другу добу після народження немовляти, замість 3-5 доби, аби вакцинувати дитину від туберкульозу ще до виписки з пологового стаціонару;
- друга доза щеплення від кору, епідемічного паротиту та краснухи (КПК) в 4 роки замість 6, аби захистити дітей у більш ранньому віці;
ІПВ (інактивована поліомієлітна вакцина) на всіх етапах вакцинації. Це захист від трьох типів дикого вірусу і запобігання появі інших його варіантів.
ЩЕПЛЕННЯ – ЦЕ ПРОЯВ ВІДПОВІДАЛЬНОСТІ та любові до життя. Не відкладайте турботу про здоров’я на завтра. Прийдіть у найближчий пункт вакцинації, зробіть свій вибір на користь безпеки та впевненості у майбутньому.
Лікар-епідеміолог відділення
епіднагляду та профілактики інфекційних хвороб
Богородчанського відділення
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Глушко Надія
17.04.2026
Навесні з першим теплом прокидаються кліщі. Вони усюди: в траві, на деревах, у піску на дитячому майданчику і навіть вдома, куди взимку може принести собака. Кліщі небезпечні для тварин і людей, кусають непомітно і переносять різні небезпечні хвороби.
Кліщі – всесезонні, взимку вони нікуди не зникають, але найбільш небезпечний час – весна і осінь. Особливо обережними варто бути з квітня по червень і з вересня по жовтень.
Щороку близько 20 000 людей звертається з укусами кліщів до закладів охорони здоров’я.
Як уберегтися від кліщів
- Подбайте про відповідне вбрання перед прогулянкою. Обирайте закрите взуття й одяг: найбільш безпечним буде одяг із довгими рукавами, світлого кольору, бажано вдягнути штани й заправити їх у шкарпетки.
- Покривайте голову головним убором — кепкою, панамкою, косинкою — і закрийте шию.
- Перед прогулянкою для захисту скористайтеся репелентом — спеціальним засобом, найчастіше у вигляді аерозолю, що відлякує кліщів. Дотримуйтеся інструкції з використання засобу. Обов’язково зверніть увагу на тривалість його дії та не забувайте використовувати повторно, коли час дії мине.
- На прогулянці тримайтеся ближче до центру стежки та не заходьте в траву обабіч: саме там кліщів найбільше.
- Звільніть місце для привалів від хмизу, гілок, сухої трави в радіусі 20–25 м.
- Оглядайте себе та своїх близьких що дві години прогулянки. Відчути укус кліща майже неможливо: тварина виділяє анестетичну речовину, що знеболює укус. Потрібен ретельний огляд, оскільки вкусити може й так звана німфа — молодий дуже маленький кліщ.
- Одразу після повернення додому ще раз огляньте близьких, дітей і себе: найкраще це зробити в білій ванні з добрим освітленням. Ретельно обстежте своє тіло, особливо ділянки, покриті волоссям.
- Удома виперіть і попрасуйте одяг. Найчастіше кліщі чіпляються до одягу людини, тому можуть присмоктуватись не лише під час перебування на природі, а і згодом, перекочувавши з одягу. Не варто залишати цей одяг біля ліжка чи спати в ньому. Просте витрушування не допоможе позбутися кліща.
- Якщо на природу брали домашнього улюбленця — його також слід оглянути на наявність кліщів
Коли кліщ чіпляється до одягу, то залишається нерухомим, аж доки людина не припинить активно рухатись. Саме тоді він починає шукати місце прикріплення до тіла — повільно переміщується знизу вгору. Цей процес може тривати від 30 хв до трьох і більше годин, та навіть кількох днів.
Кліщ може триматися на тілі людини або тварини до 12 діб. Дорослих кліщів, що присмокталися, найчастіше помічають через 2–3 дні: на місці укусу з’являються припухлість, свербіж, почервоніння, а сам кліщ збільшується в розмірах.
Як проводити огляд
Почніть огляд знизу, від ступень, і поступово піднімайтеся вгору:
- лінія шкарпеток;
- підколінна впадина;
- нижня лінія трусів (пах), верхня лінія трусів;
- нижня лінія бюстгальтера, верхня лінія бюстгальтера;
- комір сорочки;
- лінія волосяного покриву на голові, вуха;
- волосся та шкіра голови — промацайте їх руками.
Які захворювання можуть викликати укуси кліща
Заражені кліщі переносять збудників небезпечних захворювань, їхні укуси можуть загрожувати людині близько 150 недугами. Найбільш небезпечні з них:
- Кліщовий вірусний енцефаліт;
- Хвороба Лайма;
- Гранулоцитарний анаплазмоз;
- Моноцитарний ерліхіоз;
- Крим-Конго геморагічна гарячка;
- Геморагічна гарячка з нирковим синдромом;
- Туляремія.
Щоб не захворіти, важливо дотримуватись всіх профілактичних заходів, а при виявленні кліща якомога швидше зняти його і за потреби вчасно звернутись до лікаря.
Завідувач відділення
епіднагляду та профілактики
інфекційних хвороб
Богородчанського відділення
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Світлана Гаврилко
16.04.2026
 16 КВІТНЯ – ВСЕСВІТНІЙ ДЕНЬ ОБІЗНАНОСТІ ПРО СТРЕС
16 КВІТНЯ – ВСЕСВІТНІЙ ДЕНЬ ОБІЗНАНОСТІ ПРО СТРЕС
Стрес – це відчуття тривожності або загрози. Він може бути спричинений такими серйозними загрозами, як:
- Проблеми із забезпеченням вашої родини
- Переміщення з вашого дому
- Фізичне насильство або ушкодження
- Хвороба
- Домашнє насильство
- Сварки з родиною
- Закриття шкіл та інших соціальних засобів підтримки
- Непевність за майбутнє
■ Під час війни багато людей переживають такі травматичні події. Вони бувають різними: звільнення, смерть близької людини, фізичне перевантаження, робота в умовах дефіциту часу, тощо.
■ Стрес (або стресовий розлад) появляється такими ознаками:
- Фізичні реакції:труднощі зі сном, напруга, втома, тахікардія, болі, розлади шлунково-кишкового тракту (ШКТ).
- Емоційні реакції:дратівливість і злість, гнів, тривога, сором, нехтування обов’язками, постійний сум або плач .
- Часто турбують нічні кошмари, погана концентрація уваги, занепокоєння.
- Реакції, що впливають на стосунки з людьми:недовіра, дратівливість, проблеми на роботі, у школі.
- Одна з найбільших загроз стресу – це “хронічний стрес”. Це стан, при якому організм постійно знаходиться в режимі “боротьби або втечі”. Коли це триває довгий час, організм не встигає відновлюватися, і в результаті виникають серйозні проблеми зі здоров’ям.
- Відомо, що стрес є причиною чи не 90 % усіх захворювань.
■■ Як швидко впоратися зі стресом
■ Безпека для людей – це про режим дня. Робіть усе, що запланували, наскільки це можливо.
■ Пам’ятайте, що потрібно пити воду. У стані стресу часто пересихає в роті. Якщо не хочете пити, хоча би змочіть губи чи прополощіть рот.
■ Треба їсти чи принаймні жувати. Коли ми жуємо, нервова система виходить зі стану паніки.
■ Слідкуйте за тим, щоб вчасно ходити в туалет. Якщо в стресовій ситуації ви відчуваєте проблеми з кишківником, – це абсолютно нормально.
■ Дайте можливість організму проявити емоції, які відчуваєте. Якщо хочеться плакати чи злитися, так і робіть.
■ Слідкуйте за диханням. Робіть вдих на 2 такти, а видих – на 4 чи 6. Тобто, затримуйте дихання.
■■ Як запобігти стресу:
■ Усувайте чинники стресу. Якщо це неможливо, змініть своє ставлення до нього, це допоможе впоратися з емоціями.
■ Розвивайте соціальну підтримку. Взаємодопомога – важливий чинник у подоланні стресу.
Підтримуйте рідних та друзів, особливо дітей, приділяйте їм більше любові, часу та уваги.
■ Харчуйтеся збалансовано. Поживні речовини дають необхідні сили для подолання стресової ситуації.
■ Розслабляйте м’язи. Стрес провокує головні болі, напругу м’язів, біль у спині. Боротися з такими симптомами можна за допомогою гімнастики, масажу, теплих ванн.
■ Повноцінний сон
Здоровий сон – це відпочинок та відновлення організму, він потрібен кожному. Фахівці рекомендують дітям спати від 9 до 12 годин на добу. Підліткам – від 8 до 10 годин.
Обмежте використання гаджетів у темну пору доби та тримайте їх подалі від ліжка.
■ Будьте фізично активними
Під час фізичної активності знижується рівень гормону стресу (кортизолу), ми відчуваємо піднесений стан та отримуємо більше задоволення від життя.
■■ Звертайтеся по допомогу до лікаря
■ Якщо впоратися зі стресом самотужки складно, звертайтеся до фахівців через портал HELSI або сайт НСЗУ ( зателефонувати до контакт-центру НСЗУ за номером 16-77).
■ Пам’ятайте – стреси часті супутники нашого життя. Важливо навчитися ними управляти, протистояти негативним наслідкам стресу, адже вони впливають на наше здоров’я та викликають захворювання.
Богородчанське відділення
ДУ «Івано-Франківський ОЦКПХМОЗ»
Валентина Левицька
03.04.2026
ОБОВ’ЯЗКОВІ ТА  РЕКОМЕНДОВАНІ ЩЕПЛЕННЯ ДОРОСЛИХ
РЕКОМЕНДОВАНІ ЩЕПЛЕННЯ ДОРОСЛИХ
Вакцинація потрібна як дітям, так і дорослим. Це передбачено національним Календарем щеплень, затвердженим наказом МОЗ №595-2011 (зі змінами).
Імунітет проти деяких захворювань зберігається не на все життя, тому періодично необхідне повторне введення вакцин — ревакцинація. Також дорослим обов’язково треба вакцинуватись проти окремих хвороб, якщо вони не отримали захист від них у дитинстві.
Імунопрофілактика після 18 років — це інвестиція у довголіття, збереження працездатності та запобігання важким ускладненням.
В Україні, ОБОВ’ЯЗКОВИМИ ДЛЯ ДОРОСЛИХ є щеплення проти дифтерії та правця. Вони безоплатні для громадян України.
■ Першу планову ревакцинацію дорослих, які раніше були щеплені, проводять вакциною АДП-М у віці 26 років з подальшою плановою ревакцинацією АДП-М з мінімальним інтервалом 10 років від попереднього щеплення АДП-М.
■ Якщо в дитинстві не вакцинувалися, або невідомо, вакциновані чи ні, необхідно отримати як мінімум три дози вакцини АДП-м – спочатку перша доза, через місяць – друга, через 6 місяців після другої – третя.
ЧОМУ ДОРОСЛИМ НЕОБХІДНІ ЩЕПЛЕННЯ? Є кілька причин:
- Імунітет слабшає з віком.Антитіла проти правця, дифтерії, кашлюку та кору знижуються протягом 5–10 років.
- Контакт в колективах.Підприємства, офіси, навчальні заклади — це середовища, де інфекції швидко поширюються.
- Ризики для вагітних і новонароджених.Щеплення матері захищає і немовля.
- Подорожі.Деякі хвороби поширені в регіонах, куди часто їздять українці.
- Хронічні хвороби.Серцево-судинні, легеневі захворювання, цукровий діабет підвищують ризик ускладнень від грипу, пневмококу, гепатиту B.
Окрім обов’язкових, для дорослих також є РЕКОМЕНДОВАНІ ЩЕПЛЕННЯ, які можна зробити в закладах охорони здоров’я як державної форми власності, так і приватної:
- Кашлюк (вакцина АаКДП-м): важливо для батьків немовлят, вагітних, працівників освіти та медицини.
- Кір, паротит, краснуха (КПК): рекомендується, якщо ви не хворіли раніше і не були щеплені в дитинстві (до 50 років).
- Гепатит В: особливо для медиків, студентів, ВПО, осіб із високими ризиками.
- Грип (щороку): найефективніший спосіб уникнути важких ускладнень.
- Пневмококова вакцина: рекомендована людям 65+, особам з хронічними захворюваннями та курцям.
- Вірус папіломи людини (ВПЛ-вакцина): захищає від раку шийки матки, анального каналу, ротоглотки.
- Вітряна віспа: якщо ви не хворіли на вітрянку в дитинстві — рекомендовано зробити щеплення.
- Гепатит A: вакцинація рекомендована працівникам харчової галузі, комунальнихслужб, військовим, мандрівникам і батькам маленьких дітей.
ЯК ОТРИМАТИ ЩЕПЛЕННЯ?
- Зверніться до сімейного лікаря:він допоможе перевірити ваш вакцинальний статус.
- Запишіться на ревакцинацію:вакцинація від дифтерії та правця проводиться безкоштовно у державних закладах охорони здоров’я.
- Придбайте вакцину самостійно:рекомендовані щеплення (грип, гепатит, пневмокок) можна зробити за власні кошти у приватних або державних клініках.
Імунопрофілактика дорослих — важливий компонент національної безпеки у сфері здоров’я. Регулярні щеплення знижують смертність, попереджають ускладнення, захищають сім’ю та громаду. Вакцинація після 18 років — це не вимога, а відповідальна поведінка, яка продовжує життя і робить суспільство здоровішим.
Лікар-епідеміолог відділення епіднагляду та профілактики інфекційних хвороб
Богородчанського відділення Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Глушко Надія
20.03.2026
 21 БЕРЕЗНЯ – ВСЕСВІТНІЙ ДЕНЬ ЛЮДЕЙ ІЗ СИНДРОМОМ ДАУНА
21 БЕРЕЗНЯ – ВСЕСВІТНІЙ ДЕНЬ ЛЮДЕЙ ІЗ СИНДРОМОМ ДАУНА
Щороку 21 березня світ відзначає Всесвітній день людей із синдромом Дауна. Ця дата обрана не випадково: вона символізує трисомію — наявність третьої копії 21-ї хромосоми (21.03). Вперше цей день почали відзначати у 2006 році, а з 2011 року він отримав офіційний статус від Генеральної Асамблеї ООН.
У 2026 році головна тема дня — «Разом проти самотності» (Together Against Loneliness). Вона закликає нас звернути увагу на те, що люди з ментальними порушеннями на 25% частіше стикаються із соціальною ізоляцією.
Цей день — не про хворобу, а про особливість. Синдром Дауна — це не вирок і не діагноз, який можна «вилікувати». Це генетичний стан, з яким люди народжуються, живуть, кохають і досягають успіхів.
Синдром Дауна – це найпоширеніша генетична аномалія, яка зустрічається приблизно у кожного 700-го–800-го новонародженого у світі. Це хвороба не залежить від способу життя батьків чи екології – це генетична випадковість.
В Україні щороку народжується близько 400 дітей із цим синдромом. Важливо пам’ятати:
Запам’ятате: використання термінів «даун» або «хворий» є некоректним.
Етично вживати: «людина із синдромом Дауна».
Хоча таких дітей часто називають «сонячними» через їхню щирість, фахівці Центру громадського здоров’я рекомендують уникати метафор на користь нейтральної термінології.
Міфи, які варто розвіяти:
Це не спадкова хвороба. Більшість випадків виникає випадково під час формування клітин.
Діти можуть навчатися. За належної підтримки діти з синдромом Дауна ходять у звичайні школи, займаються спортом та творчістю.
Вони можуть працювати. У світі є сотні прикладів успішних акторів, рестораторів та офісних працівників із цією особливістю.
Як підтримати? Акція «Lots of Socks»
Традиційним символом підтримки є різнокольорові шкарпетки. У цей день люди по всьому світу одягають непарні або яскраві шкарпетки, щоб відчути, як це – бути іншим та привертати увагу.
Завдання фахівців системи громадського здоров’я, всіх медичних працівників – поширювати достовірну інформацію, долати стереотипи та забезпечувати умови для рівного доступу до медичних послуг.
Кожна дитина заслуговує на підтримку з перших днів життя, а кожна родина — на професійне та етичне ставлення медпрацівників.
Разом ми зможемо зробити наш світ відкритим для кожного!
Професіонал з дослідження
факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділення
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Василик Галина
17.03.2026
 РАННІ ОВОЧІ ТА ФРУКТИ – КОРИСТЬ ЧИ ШКОДА!
РАННІ ОВОЧІ ТА ФРУКТИ – КОРИСТЬ ЧИ ШКОДА!
Весняної пори на полицях магазинів та на ринках з’являється все більше апетитних овочів, якими так хочеться поласувати.
Ми вже скучили за цими свіжими продуктами з великим вмістом вітамінів, яких дуже бракує нашому організму, але тут нас чекає небезпека. Полягає вона у тому, що разом з вітамінами ми можемо споживати небезпечні нітрати. Вони містяться майже у всіх овочах, але в ранніх і, особливо в тепличних, їх у 1,5-2 рази більше.
Найбільше нітратів міститься в шпинаті, селері, листовій капусті та столових буряках, найменше – в цибулі, перці, баклажанах, зеленому горошку.
Нітрати – солі азотної кислоти, які застосовуються в якості добрив, так звана селітра. Вони забезпечують ріст рослин, але надмірна їх кількість шкодить здоров’ю людини.
Нітрати можуть призвести до отруєння токсинами, йододефіциту, пониження кров’яного тиску, навіть спровокувати появу злоякісних пухлин.
Як же розпізнати цього таємного «ворога» і знешкодити його до того моменту, поки він не здійснив свій нищівний удар по здоров’ю?
Запам’ятайте наступні правила:
– купувати овочі тільки там, де можна подивитися сертифікат якості;
– обмежити споживання тепличних овочів, краще дочекатися сезонних;
– не вибирати великі плоди овочів, в них зазвичай вищий вміст нітратів;
– звертати увагу на властивий даному овочу запах, він повинен бути і не слабким і не яскраво вираженим. Якщо запах помідорів або огірків ви відчуваєте за версту, краще пройти повз.
– придивлятися до зовнішнього вигляду овочів, особливо до їх кольорів.
Якщо м’якоть огірка яскраво-зеленого кольору, він явно містить нітрати. Морква повинна бути помаранчевою, без зелених і жовтих вкраплень, а не яскраво-жовтою; краще вибирати свіжі овочі, не лакомитися на знижки в’ялих продуктів. Варто в будь-якому разі перестрахуватися. Під час приготування їжі вміст нітратів в овочах може знизитися.
Наприклад, перед приготуванням овочі варто вимочити у воді протягом години, після цього воду злити. Таким чином вимивається приблизно 15-20% нітратів. Моркву і огірки потрібно правильно почистити від шкірки, зрізати з двох сторін по одному сантиметру. У редиски та помідорів обрізати основу.
У салатів і зелені використовувати тільки листя, так як в стеблах накопичуються велика кількість нітратів.
В капусті потрібно зрізати 2-3 верхніх листочки. Процес варіння прибере ще приблизно 25-50% нітратів.
Особливо ці поради актуальні для дитячого харчування.
Фахівцями санітарно-гігієнічної лабораторії Богородчанського відділення ДУ «Івано-Франківський ОЦКПХ МОЗ» постійно проводяться дослідження на вміст нітратів в овочах.
Визначити достовірно кількість нітратів у продукції можна тільки в лабораторних умовах.
Ви можете звернутися до нас за адресою: селище Богородчани, вул. Петраша,8; контактний телефон – 0677391873
І пам’ятайте, овочі – це невід’ємна частина здорового харчування.
Боятися нітратів і тому знижувати кількість овочів у раціоні – абсолютно не потрібно.
Сподіваємось, що наші поради допоможуть вам насолоджуватись смаком ранніх овочів без шкоди для здоров’я.
Смачного!
Професіонал з дослідження
факторів навколишнього середовища
санітарно-гігієнічної лабораторії
Богородчанського відділення
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Остапишин Ольга
13.03.2026
 ЗУСТРІЧ З МЕДПРАЦІВНИКАМИ КНП «ЦПМСД» У ЯМНИЦІ
ЗУСТРІЧ З МЕДПРАЦІВНИКАМИ КНП «ЦПМСД» У ЯМНИЦІ
12 березня 2026 р. у приміщенні актової зали Ямницького ліцею відбулася нарада з медпрацівниками в КНП «ЦПМСД» Ямницької сільської ради.
Зустріч пройшла за ініціативи начальника Богородчанського відділення ДУ «Івано-Франківський ОЦКПХМОЗ» Валентини Левицької з приводу місячника боротьби з туберкульозом, за участю директора КНП «ЦПМСД» Ямницької сільської ради Марини Островської, завідувача відділення епіднагляду та профілактики інфекційних хвороб Світлани Гаврилко та медпрацівників КНП «ЦПМСД» Ямницької сільської ради.
Гасло місячника боротьби з туберкульозом у 2026 році – «Так! Ми можемо подолати туберкульоз. Лідерство – за державою, сила – в громадах».
Туберкульоз не має “соціального статусу”. Захворіти може кожен.
Щороку більше 10 мільйонів людей продовжують хворіти на туберкульоз, і ця кількість зростає з 2021 року. Вжиття термінових заходів необхідне для припинення глобальної епідемії ТБ до 2030 року.
Хоча у 2024-2025 роках по Ямницькій громаді випадків туберкульозу не зареєстровано, у 2023 році реєструвалось 4 випадки, 3 з них – органів дихання, лабораторно підтверджені, один позалегеневий туберкульоз.
За січень 2026 року у громаді виявлено перший випадок туберкульозу у військовослужбовця.
На нараді обговорено стан захворюваності на туберкульоз на території Івано-Франківської області/району за 2025 рік та 2 місяці 2026 року. Зокрема, в лютому зареєстровано 52 випадки туберкульозу. Порівняно з лютим 2025 року, спостерігається зростання захворюваності на 26,8% (у лютому 2025 року зареєстровано 41 випадок захворювання). Загалом за 2 місяці 2026 року епідситуація з ТБ в області наступна:
- Всього випадків ТБ – 85, Легенева форма ТБ – 78;
- Бацилярні форми (БК+)- 61; деструктивні форми – 28 .
- 13 пацієнтів мали ВІЛ-позитивний статус (6 за 2 місяці 2025 р.)
Померли 3 хворих (відповідно 3 за аналогічний період 2025 р.).
З медичними працівниками первинної ланки обговорено наступні важливі питання:
- Важливість вакцинації БЦЖ дітей, як надійний захист від туберкульозу;
- Доступ пацієнтів до лабораторних та інструментальних досліджень щодо діагностики туберкульозу;
- Активне запрошення пацієнтів, що рідко звертаються за меддопомогою на профілактичні медогляди;
- Дотримання вимог інфекційного контролю в медичному закладі, що попереджає як професійне зараження так і зараження інших пацієнтів (Наказ МОЗ №287 від 01.02.2019 р.);
- Важливість забезпечення закладу екранованими ультрафіолетовими бактерицидними опромінювачами; а медичних працівників-респіраторами;
- Наголошено медичним працівникам про обов’язковий щорічний контроль осіб з груп ризику щодо туберкульозу;
- Активне виявлення латентної туберкульозної інфекції шляхом застосуванням квантиферонових тестів та проби Манту серед груп ризику;
- Обов’язкові медичні огляди декретованого контингенту;
- Роздано брошури, пам’ятні листівки.
Валентина Левицька також звернула увагу на найбільш поширені серед населення громади неінфекційні захворювання.
=За даними КНП «ЦПМСД» Ямницької сільської ради відзначається:
- зростання випадків діабету від 112 в 2024 р. до 134 у 2025 р.;
- артеріальної гіпертензії – від 299 до 467. Зареєстровано 9 інсультів.
Онкологічні хвороби в Ямницькій ТГ: зросли від 20 у 2023 р. до 106 у 2025 р., тобто у 5 разів. Такий стан захворюваності потребує вжиття негайних профілактичних заходів, оскільки по Івано-Франківському району ситуація з онкологічною захворюваністю невтішна. По окремих нозологіях відзначаються високі показники занедбаних форм по Івано-Франківському району: раку порожнини рота – з 25 виявлених 22 занедбані (III- IVст.), що становило 88,0 %, по раку прямої кишки (з 92 випадків- 47 виявлені у III- IVст., (51,1%); раку шийки матки – з 50 випадків- 22 занедбаних (44 %).
Березень – місяць обізнаності про колоректальний рак. Рак кишки – один із найпоширеніших онкологічних захворювань. І водночас – один із тих, які можна виявити рано. Особливо важливо взяти до уваги тих пацієнтів, яким понад 45 років або у родині були випадки раку кишечника. При наявності навіть незначних симптомів хвороби необхідно якнайшвидше звернутися до лікаря та пройти колоноскопію. Хвороба виліковна на ранніх стадіях.
Лікарі обговорили стан підготовки пацієнтів щодо Скринінгу здоров’я 40+, інші актуальні питання.
Піклуйтеся про своє здоров’я! Бережіть себе та Україну!
Богородчанське відділення – Валентина Левицька
КНП «ЦПМСД Ямницької сільської ради» – Марина Островська
11.03.2026
 12 БЕРЕЗНЯ – ВСЕСВІТНІЙ ДЕНЬ НИРКИ
12 БЕРЕЗНЯ – ВСЕСВІТНІЙ ДЕНЬ НИРКИ
У 2-й четвер березня, починаючи з 2006-го року відзначається Всесвітній день нирки за Глобальною ініціативою World Kidney Day.
За даними ВООЗ, кількість хворих на хронічні захворювання нирок складає 850 млн. За прогнозами вчених до 2040 року летальність від цих захворювань може увійти до першої п’ятірки причин смертності населення планети.
Головне завдання цього дня – донести до широкої громадськості важливість профілактичних лікарських оглядів для запобігання та прогресування нефрологічних захворювань.
ХТО В ГРУПІ РИЗИКУ
До групи ризику розвитку хвороб нирок відносять осіб, які мають підвищений артеріальний тиск, діабет чи зайву вагу.
Якщо вам більше 50 років, хтось із членів вашої сім’ї страждав від хвороб нирок – Ви також у групі ризику.
В такому випадку Вам необхідно проконсультуватися із сімейним лікарем щодо ризиків розвитку хвороб нирок та пройти відповідне обстеження.
Нирки відповідають за очищення крові та виведення рідини з організму. Цей життєво важливий орган постійно стикається з високими навантаженнями.
Хвороби нирок є дуже підступними: вони розвиваються непомітно аж до важкої форми.
Часто хвороби нирок розвиваються в людей, які:
- п’ють жорстку воду або споживають недостатньо рідини;
- неправильно харчуються – їдять забагато солоного, гострого, кислого;
- часто переохолоджуються, особливо в ділянці малого тазу;
- курять, зловживають алкоголем;
- мають хронічні патології травної системи (гастрит, виразку тощо);
- мало рухаються та мають зайву вагу;
- самостійно приймають препарати, що дають побічні ефекти на нирки.
Науковці довели, що нирки можуть втратити до 90% функцій без будь-яких зовнішніх проявів чи симптомів.
Раннє виявлення ниркової недостатності дає змогу розпочати лікування до того, як почнуть розвиватися незворотні наслідки та ускладнення.
Ознаки болю в нирках:
- тупий біль, зазвичай постійний;
- біль під грудною кліткою або в животі;
- біль у боці: переважно з одного боку, іноді болять обидві сторони;
- різкий або сильний біль, який може виникати хвилеподібно;
- біль, який може поширюватися на область паху або живота.
ПРОФІЛАКТИКА
■ У профілактиці захворювань сечовивідної системи велике значення має своєчасна санація різних осередків інфекції (каріозні зуби, хронічний тонзиліт, гайморит) та ін.
■ Дуже шкідливим є «перетримування» сечі у сечовому міхурі, що сприяє застійним явищам, провокує міхуровосечовідний рефлюкс– зворотнє «закидання» сечі з міхура у сечоводи.
■ Пацієнтам із хворобами нирок слід уникати перевтоми.
■ Не можна зловживати перебуванням на сонці, також не слід допускати переохолодження поперекової ділянки, органів тазу, ніг.
Як зберегти здорові нирки?
- ДОТРИМУЙТЕСЯ ПРАВИЛ ЗДОРОВОГО ХАРЧУВАННЯ
Збалансоване харчування і підтримка ваги у нормі – це одна із головних умов профілактики діабету, серцево-судинних захворювань та хронічних хвороб нирок. Щоб нирки довго зберігали працездатність, їх не можна перевантажувати, змушувати працювати в “аварійному” режимі.
Профілактика хвороб нирок полягає в тому, що їжа повинна рівномірно надходити в організм, не перевантажуючи травну систему і нирки, не містити критичної кількості подразнюючих речовин – солі, прянощів.
Рекомендується споживати не більше чайної ложки солі в день.
2. ПИЙТЕ ДОСТАТНЬО ВОДИ
Рідина використовується нирками як розчинник для накопичених в тканинах продуктів розпаду і формування сечі.
Віддавайте перевагу чистій питній воді. (Зауважте – не мінеральній чи солодкій газованій воді! Солодка вода лише посилює спрагу).
Пити треба регулярно, рівними порціями впродовж всього дня.
Доросла людина з вагою 70-75 кг у середньому потребує до 3000 мл рідини (включаючи усі рідкі страви, напої тощо), однак орієнтуватись потрібно на відчуття спраги.
- НЕ ЗЛОВЖИВАЙТЕ АЛКОГОЛЕМ
Пам’ятайте, що безпечної для здоров’я дози алкоголю не існує.
- ВІДМОВТЕСЬ ВІД КУРІННЯ!
Куріння є однією із причин зменшення кров’яного потоку до деяких частин нирки. Коли менша кількість крові постачається до нирок, цей орган починає гірше функціонувати.
Крім того, куріння підвищує ризик раку нирок. Небезпечні не тільки сигарети, а й сигари та люльки. Пасивні курці також потрапляють в зону ризику.
- ПРОХОДЬТЕ ПРОФІЛАКТИЧНІ ОГЛЯДИ І НЕ ЗАЙМАЙТЕСЬ САМОЛІКУВАННЯМ
Основні симптоми хронічної хвороби нирок – набряк гомілок, постійна втома, порушення концентрації уваги, втрата апетиту, поява крові та піни у сечі – найчастіше проявляються, коли хвороба переходить у важку форму.
Не ігноруйте профілактичні огляди, особливо, коли належите до групи ризику хвороб нирок.
Важливо проводити такі лабораторні дослідження (загальний аналіз сечі, креатинін крові), УЗД – 1 раз на рік.
Не займайтесь самолікуванням.
Більшість безрецептурних лікарських засобів, зокрема, протизапальні препарати (наприклад, ібупрофен), часто викликають порушення функції нирок та відповідні захворювання.
Любителі час від часу «прокапатися» також ризикують додати до своїх хвороб ще одну – недугу нирок.
- КОНТРОЛЮЙТЕ АРТЕРІАЛЬНИЙ ТИСК
Високий артеріальний тиск є однією із найпоширеніших причин розвитку захворювань нирок. Ще небезпечніше, коли високий тиск виникає на фоні діабету, серцево-судинних захворювань, високого рівня холестерину. У комплексі ці чинники можуть викликати серйозні порушення функцій нирок.
- БУДЬТЕ АКТИВНИМИ
Фізична активність необхідна людині для підтримки тонусу і нормального функціонування всіх внутрішніх органів. Фізичні навантаження допомагають нормалізувати артеріальний тиск, покращити мікроциркуляцію крові в нирках і таким чином зменшити ризик розвитку хронічних хвороб нирок.
Так, регулярні вправи допоможуть уникнути застою крові в органах малого тазу, затримки сечі в організмі, запалень сечовидільної системи.
У межах Всесвітнього дня нирки в Україні щороку проводяться різноманітні заходи (майстер-класи). Стежте за анонсами!
Мета таких заходів – звернути увагу фахівців на зростаючу кількість людей із хворобами нирок, збільшення летальних випадків, а також розробку стратегії їх запобігання та лікування разом з міжнародними та національними організаціями охорони здоров’я.
Дуже важливо, щоб пацієнти з ознаками хвороб нирок вчасно зверталися до сімейних лікарів, а вони скеровували б своїх пацієнтів на обстеження, так як раннє виявлення є запорукою успішного лікування.
Богородчанське відділення
ДУ «Івано-Франківський ОЦКПХМОЗ»
Валентина Левицька
03.02.2026
 ОТРУЄННЯ ЧАДНИМ ГАЗОМ: НЕБЕЗПЕКА, ЯКУ НЕ МОЖНА ПОБАЧИТИ
ОТРУЄННЯ ЧАДНИМ ГАЗОМ: НЕБЕЗПЕКА, ЯКУ НЕ МОЖНА ПОБАЧИТИ
Чадний газ (оксид вуглецю, СО) – це надзвичайно небезпечна отруйна речовина без кольору, запаху та смаку. Саме тому, його часто називають «тихим убивцею». Отруєння чадним газом становить серйозну загрозу для життя і здоров’я людини та є однією з найпоширеніших причин побутових отруєнь, особливо в осінньо – зимовий період.
Чадний газ утворюється внаслідок неповного згорання палива:
- природного газу
- дров
- вугілля
- бензину
- дизельного палива
Найчастіші джерела чадного газу в побуті:
- газові котли, колонки, плити
- твердопаливні печі
- каміни
- бензинові та дизельні генератори
- несправні, або засмічені димарі та вентиляційні канали
- автомобілі, що працюють в закритих або погано провітрюваних приміщеннях.
ЧИМ НЕБЕЗПЕЧНИЙ ЧАДНИЙ ГАЗ?
Потрапляючи в організм, чадний газ зв’язується з гемоглобіном крові у 200 раз швидше, ніж кисень. У результаті кисень перестає надходити до органів і тканин, що призводить до кисневого голодування ( гіпоксії).
Особливо чутливими до дії чадного газу є:
- діти люди похилого віку,
- вагітні жінки,
- особи з хворобами серця та дихальної системи.
ОСНОВНІ СИМПТОМИ ОТРУЄННЯ ЧАДНИМ ГАЗОМ:
Симптоми можуть з’являтися поступово, або раптово:
- головний біль, запаморочення,
- слабкість, сонливість,
- нудота, блювання,
- задишка, прискорене серцебиття,
- біль у грудях
- порушення координації,
- втрата свідомості, судоми.
ВАЖЛИВО ЗНАТИ !!!
Людина може не відчути небезпеки і втратити свідомість ще до того, як зрозуміє причину погіршення стану.
ПЕРША ДОПОМОГА ПРИ ОТРУЄННІ ЧАДНИМ ГАЗОМ:
- Негайно вивести постраждалого на свіже повітря, або відкрити вікна і двері
- Викликати швидку медичну допомогу (103)
- Послабити тісний одяг, забезпечити доступ повітря.
- У разі втрати свідомості – перевірити дихання, за потреби розпочати серцево – легеневу реанімацію.
- Не залишати постраждалого самого до приїзду медиків.
!!!! Самолікування при отруєнні чадним газом є небезпечним
Щоб уникнути отруєння, необхідно дотримуватися простих, але важливих правил:
- Регулярно перевіряти справність опалювальних приладів, димарів та вентиляції;
- Не використовувати несправні або саморобні обігрівачі;
- Не закривати вентиляційні отвори;
- Не залишати увімкнені газові прилади без нагляду;
- Не користуватися відкритим вогнем у закритих приміщеннях;
- Не залишати ввімкнений двигун автомобіля в гаражі;
- За можливості – встановити датчики чадного газу у житлових приміщеннях.
ПАМ’ЯТАЙТЕ:
Безпека починається з кожного з нас. Дотримуючись простих правил і вчасно реагуючи на загрози, ми можемо запобігти трагічним наслідкам та зберегти найдорожче – людське життя.
Професіонал з дослідження
факторів навколишнього середовища
Богородчанського відділення
Івано – Франківського районного відділу
ДУ «Івано – Франківський ОЦКПХ МОЗ»
Галина ВАСИЛИК
02.02.2026
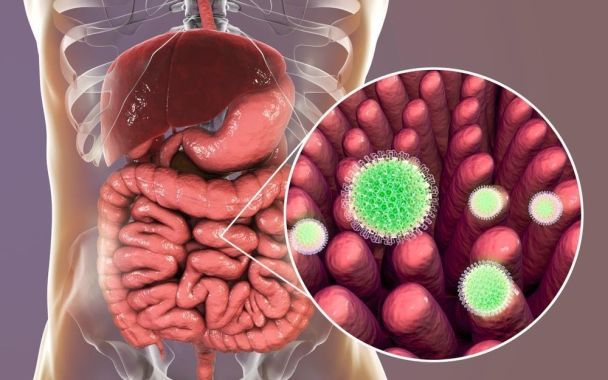 РОТАВІРУСНА ІНФЕКЦІЯ: ЩО ВАРТО ЗНАТИ
РОТАВІРУСНА ІНФЕКЦІЯ: ЩО ВАРТО ЗНАТИ
Ротавірусна інфекція – одна з найпоширеніших причин гострих кишкових інфекцій, особливо серед дітей раннього віку. Захворювання характеризується швидким початком і може призводити до зневоднення, що є особливо небезпечним для немовлят і малюків.
Як передається ротавірус?
Збудник передається:
- фекально-оральним шляхом (через брудні руки, іграшки, поверхні);
- через забруднену воду або їжу;
- при тісному побутовому контакті.
Ротавірус є дуже стійким у зовнішньому середовищі та легко поширюється в дитячих колективах.
Основні симптоми
Інкубаційний період триває зазвичай 1–3 дні, після чого з’являються:
- багаторазова діарея;
- блювання;
- підвищення температури тіла;
- біль у животі, слабкість;
- ознаки зневоднення (сухість слизових, зменшення сечовиділення, млявість).
Також захворювання може проявлятися як ГРВІ: нежить, почервоніння в горлі, біль при ковтанні, попри те, що це виключно кишкова інфекція й не має жодного стосунку до вірусів респіраторної групи. У дитини, яка контактувала з ротавірусом, симптоми можуть проявитися вже через 2 дні.
Чому ротавірус небезпечний?
Основна загроза – швидка втрата рідини та електролітів, що без належної допомоги може призвести до тяжких ускладнень. Саме тому важливо своєчасно звертатися за медичною допомогою, особливо якщо захворіла дитина.
Лікування
Специфічного противірусного лікування ротавірусної інфекції не існує. Основою терапії є:
- регідратація (відновлення водно-сольового балансу);
- симптоматичне лікування;
- дотримання рекомендацій лікаря.
Самолікування та безконтрольний прийом лікарських засобів є небезпечними.
Профілактика
- регулярне миття рук з милом;
- вживання безпечної питної води;
- ретельна обробка харчових продуктів;
- дотримання санітарно-гігієнічних правил у побуті;
- вакцинація проти ротавірусної інфекції, яка є ефективним способом запобігання тяжкому перебігу захворювання (проводиться в ранньому дитячому віці).
Ротавірусну інфекцію легше попередити, ніж лікувати.
Дбайте про своє здоров’я та здоров’я дітей – дотримуйтесь профілактичних заходів і звертайтеся до лікаря при перших симптомах.
Лікар-епідеміолог відділення епіднагляду
та профілактики інфекційних хвороб
Богородчанського відділення
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХ МОЗ»
Микола Фафлей
12.01.2026
 13 січня – Всесвітній день боротьби з депресією
13 січня – Всесвітній день боротьби з депресією
За даними ВООЗ, депресія – найпоширеніший психічний розлад, від якого у світі потерпають майже 300 мільйонів людей. Чимало фахівців розцінюють депресію як епідемію світового масштабу.
Війна в Україні, крім важких фізичних ушкоджень, також спричиняє складні травми, пов’язані з психічним здоров’ям, включаючи стрес, тривожність та депресію.
■ Депресія – це не спосіб описати свій теперішній настрій, це хвороба.
■ Сум – це нормально, депресія – це небезпечно.
■ У найгіршому випадку депресія може призвести до самогубства, від якого щорічно помирає близько 800 000 осіб. Це друга за частотою причина смерті серед молоді віком від 15 до 29 років.
Депресія характеризується постійним пригніченням або втратою інтересу до діяльності, що зазвичай приносить задоволення, чи втратою такого задоволення, і триває мінімум 2 тижні.
■ ■ Симптоми депресії проявляються на багатьох рівнях.
Настрій:
- Постійне відчуття смутку, тривоги або порожнечі
- Відчуття безнадії або надмірної провини, песимізм, дратівливість
- Втрата інтересу до хобі та занять
Мислення:
- Проблеми з концентрацією уваги, пам’яттю або прийняттям рішень
- Постійні негативні думки
- Упевненість у своїй безпорадності
- Думки про смерть або самогубство, спроби самогубства
Поведінка:
- Помітне збудження, замкнутість або фізичний неспокій
- Уповільнення мови або рухи
Фізичний стан:
- Значна зміна апетиту або ваги (зниження або збільшення)
- Проблеми зі сном чи ранковим пробудженням або надмірний сон
- Кілька постійних фізичних симптомів, які не мають чіткої причини, наприклад: головні болі, спазми чи проблеми з травленням
- Втома або втрата енергії
■ ■ На що впливає депресія?
Під час депресії змінюються думки, світогляд, мислення, ставлення до життя і до себе. Змінюється те, як ви спите, працюєте, їсте.
І завжди присутній момент, з якого починається відчуття втрати сенсу життя.
Коли симптоми є одиничними, проявляються рідко і упродовж нетривалого періоду часу, то з цим ще можна боротися шляхом зміни способу життя і соціального середовища.
■ Що можна зробити для того, щоб зменшити ці прояви та покращити якість свого життя навіть у найскладніші часи?
Важливий крок до позбавлення від депресії — це усвідомлення, що ані психолог чи психіатр, ані медикаментозна терапія не позбавлять вас від необхідності брати відповідальність за своє життя та свої вчинки.
Відчуваючи певні прояви депресії, ви можете допомогти собі простими, але дієвими способами.
- Налагодьте режим сну, намагайтеся лягати спати в один і той самий час.
- Збільшіть час перебування на свіжому повітрі.
- Більше спілкуйтеся з друзями на позитивні теми, не соромтеся просити про допомогу.
- Харчуйтеся збалансовано.
Як допомогти близькій людині?
Знайти “правильні слова” у розмові з такою людиною не завжди легко.
Головне – показати, що ви поруч і хочете допомогти людині вийти з депресії.
- Дайте людині можливість виговоритись, бажано в приватному місці, вислухайте та підтримайте її.
- Проявіть ініціативу та розпочніть з загальних пропозицій:
■ Допомогти тобі навести порядок в домі або сходити за продуктами?
■ Хочеш провести час разом або запросити друзів?
■ Спробуємо разом знайти психолога . Записати тебе на прийом?
- Зверніться до членів сім’ї та громади, які можуть надати допомогу.
■ Для ефективного раннього виявлення цих та інших поширених психічних розладів Центр громадського здоров’я МОЗ України рекомендує фахівцям із психічного здоров’я та іншим медичним працівникам використовувати «Тест на ознаки тривоги, депресії, ПТСР і ризиків, повʼязаних зі вживанням алкоголю» ( посилання на Тест) у роботі з пацієнтами.
■ Центр громадського здоров’я нагадує, що гармонійні стосунки з оточенням важливі для вашого психічного здоров’я, вони дають можливість поділитися позитивним досвідом з іншими та відчути емоційну підтримку.
Спілкуйтеся з друзями, сім’єю, колегами, однодумцями. Обмінюйтеся думками, підтримуйте одне одного – усе це допомагає відчувати себе в тонусі та зберігати життєві сили.
■ Пам’ятайте! Виникненню депресії можна запобігти, її можна зупинити і вилікувати. Але з сучасною депресією необхідно боротися сучасними методами.
■ Головна проблема боротьби з депресією полягає в тому, що це унікальна хвороба. Хворіють одночасно і душа, і тіло.
У цій боротьбі можна перемогти лише завдяки співпраці між освіченим пацієнтом, професійними лікарями та спеціалістами у сфері психічного здоров’я.
Начальник Богородчанського відділення
Івано-Франківського районного відділу
ДУ «Івано-Франківський ОЦКПХМОЗ України»
Валентина Левицька




